世界の脳腫瘍診断市場:技術別(遺伝子検査、画像診断、分子診断)、製品別(消耗品・試薬、機器、サービス)、適応症別、流通チャネル別、エンドユーザー別 – グローバル市場予測 2025-2032年

※本ページの内容は、英文レポートの概要および目次を日本語に自動翻訳したものです。最終レポートの内容と異なる場合があります。英文レポートの詳細および購入方法につきましては、お問い合わせください。
*** 本調査レポートに関するお問い合わせ ***
**脳腫瘍診断市場の包括的分析:市場概要、推進要因、および展望**
**市場概要**
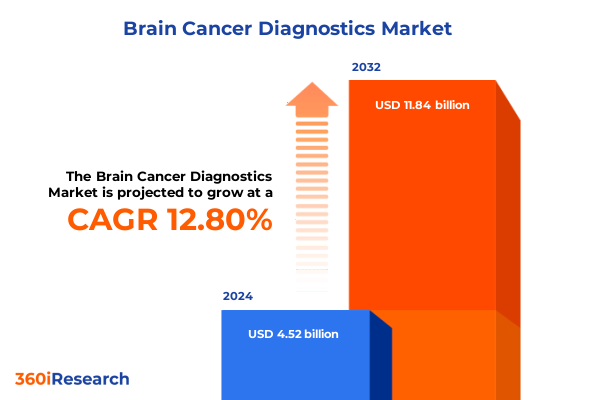
脳腫瘍診断市場は、2024年に45.2億米ドルと推定され、2025年には51.1億米ドルに達すると予測されています。その後、2032年までに年平均成長率(CAGR)12.80%で118.4億米ドルに成長すると見込まれており、その成長は革新的な技術、進化する臨床プロトコル、および患者中心の要件によって推進されています。早期発見は患者の転帰を改善するための要石であり、磁気共鳴画像法(MRI)はその優れた軟部組織コントラストと多平面機能により、引き続きゴールドスタンダードとされています。これに加えて、コンピューター断層撮影(CT)や陽電子放出断層撮影(PET)などの補完的なモダリティは、病変の形態や代謝活動を特徴づける能力を拡大し、精密な治療戦略を可能にしています。
市場は、技術、製品、適応症、流通チャネル、エンドユーザーの5つの主要なセグメンテーションに深く分析されています。技術面では、遺伝子検査、画像診断(CTスキャン、MRI、PETなど)、分子診断(次世代シーケンシング、PCRなど)、病理学が含まれます。製品面では、アッセイキットや特殊プローブなどの消耗品・試薬、診断・画像システムなどの機器、保守・トレーニングサポートなどのサービスが挙げられます。臨床的な適応症としては、星状細胞腫、膠芽腫、髄膜腫、乏突起膠腫などが研究されており、それぞれ異なる生物学的挙動と治療上の要件を反映しています。流通チャネルは、直接的な施設販売やラボ提携を通じたオフラインネットワークと、試薬やデジタル分析ツールへの迅速なアクセスを促進するオンラインポータルに分かれます。エンドユーザーは、診断ラボ、病院、研究機関で構成され、それぞれが独自の規制および償還フレームワーク内で運営されており、調達決定や採用率に影響を与えます。
地域別に見ると、脳腫瘍診断ソリューションの採用パターンは大きく異なります。アメリカ地域、特に米国では、世界平均(20.7台/100万人)をはるかに上回る約38台/100万人という高度なMRIインフラが整備されており、診断のスループットと精度を高めるためにAIが放射線科のワークフローに広く統合されています。サービスプロバイダーは包括的な償還経路と確立された臨床ガイドラインの恩恵を受け、フォトンカウンティングCTなどの新しいモダリティの日常診療への迅速な導入を可能にしています。欧州、中東、アフリカ(EMEA)地域では、画像診断能力と規制フレームワークに格差が見られます。ドイツやイタリアのような国々ではMRI密度が30台/100万人を超えている一方で、新興EMEA市場では機器の普及が限られており、高度な診断へのアクセスにばらつきがあります。アジア太平洋地域では、特に中国とインドにおける病院インフラの急速な拡大が画像システム設置の二桁成長を牽引しており、政府主導のがんスクリーニングプログラムが需要を加速させ、この地域を診断OEMにとって重要な成長フロンティアとして位置づけています。
**推進要因**
脳腫瘍診断市場の変革は、主に以下の要因によって推進されています。
1. **革新的な技術の進展:**
* **分子診断の進化:** IDH1/2変異や1p/19q共欠失状態を検出する次世代シーケンシング(NGS)アッセイなどの新興技術は、神経腫瘍学における精密医療の概念を再定義しています。また、循環腫瘍DNAや脳脊髄液中のマイクロRNAシグネチャーを探索する非侵襲性液体生検の研究は、腫瘍動態と再発リスクのリアルタイムモニタリングに有望な可能性を示しています。
* **AIと放射線画像解析の統合:** AIを活用した放射線画像解析ツールは、腫瘍境界の自動セグメンテーションや高次元画像バイオマーカーの抽出を可能にし、非侵襲的な病期分類と予後予測を支援しています。最近のグリオーマ研究では、その精度が90%に近づいています。AIは再現性を高め、解釈の精度を加速させる道筋を提供します。
* **ハイブリッド画像システム:** 陽電子放出断層撮影と磁気共鳴画像法(PET/MR)の融合は、単一の検査で代謝的および解剖学的洞察を得て、標的介入計画を立てるセラノスティクスの時代を到来させました。
* **デジタル病理学プラットフォーム:** デジタル病理学のオープン環境の台頭は、AI駆動の病理組織学的解析の採用を加速させ、病理医が統一されたソフトウェアエコシステムを通じて予測アルゴリズムのキュレーションされたスイートにアクセスできるようにしています。これにより、共同アノテーション、定量的免疫組織化学、分子アッセイデータの統合が促進され、生検から最終報告までの診断ワークフローが合理化されます。
* **自律型画像システム:** シミュレーションベースの物理AIイニシアチブは、患者のポジショニングとスキャンパラメータをリアルタイムで最適化できる自律型画像システムを開発し、技術者の負担を軽減し、人員不足の懸念を緩和する可能性を秘めています。
2. **臨床プロトコルの進化と患者中心の要件:**
* 脳腫瘍の有病率が世界的に上昇する中、放射線科医、病理医、脳神経外科医、バイオインフォマティシャン間の多分野にわたる協力が、イノベーションを改善されたケアパスウェイに変換するために不可欠となっています。
* 患者中心の要件は、多様な医療環境全体でシームレスに採用できるスケーラブルなソリューションを求めており、診断科学におけるブレークスルーが脳腫瘍と診断された個人の生存率と生活の質の向上に具体的な利益をもたらすことを保証しています。
**展望と課題**
脳腫瘍診断市場は大きな成長の可能性を秘めている一方で、いくつかの課題に直面しています。
1. **データ統合とアクセス:** マルチモーダルデータストリームの調和と、高度な診断への公平なアクセスを確保することが依然として課題です。AIと放射線画像解析を日常のワークフローに統合することは、再現性を高め、解釈の精度を加速させる道筋を提供しますが、堅牢な臨床検証が必要です。
2. **貿易政策とサプライチェーンの混乱:** 2025年に発効予定の米国セクション301関税制度の更新は、必須の脳腫瘍診断製品のサプライチェーンに顕著な圧力をかけています。輸入医療画像コンポーネントおよび非侵襲性診断消耗品に対する最大50%の関税引き上げは、機器メーカーと医療提供者の間で懸念を高めています。特定の分子検査キットに対する最大100%の関税引き上げは、ラボに代替サプライヤーや現地製造パートナーシップを検討するよう促しており、調達リードタイムの延長や運用費用の増加につながる可能性があります。
3. **地域間の格差:** EMEA地域では、画像診断能力と規制フレームワークに格差があり、新興市場では機器の普及が限られているため、高度な診断へのアクセスにばらつきがあります。アジア太平洋地域では、高コストの試薬の入手可能性と熟練したオペレーターのトレーニングに課題が残っています。
4. **相互運用性、規制検証、償還経路:** 技術が成熟するにつれて、これらのイノベーションが日常の臨床診療で利用可能であることを保証するために、相互運用性、規制検証、および償還経路への焦点がシフトしています。
**推奨事項**
脳腫瘍診断における動的な進歩を最大限に活用するために、業界リーダーは以下の一連の戦略を追求すべきです。
1. **規制当局との連携強化:** 高価値診断機器に対する的を絞った関税免除を確保するために、規制当局とのより深い連携を促進することは、サプライチェーンを安定させ、コストインフレを抑制するのに役立ちます。同時に、消耗品の現地製造能力を強化するための官民パートナーシップを確立することは、国境を越えた輸入への依存を軽減し、重要な試薬供給の継続性を確保できます。
2. **相互運用可能なAIプラットフォームへの投資:** 医療機関とOEMは、画像、分子、病理データをシームレスに統合する相互運用可能なAIプラットフォームに投資し、多分野チームが包括的な患者の洞察を引き出せるようにする必要があります。学術医療センター内での共同パイロットプログラムは、償還に関する議論を支援し、採用を加速するための実世界のエビデンスを生成できます。
3. **トレーニングイニシアチブの拡大:** 技術者や病理医を最先端のモダリティでスキルアップさせるためのトレーニングイニシアチブ(仮想およびオンサイトの両方)を拡大することは、労働力不足に対処し、技術利用を最大化します。
4. **業界横断的なコンソーシアムの育成:** データガバナンス、標準化、サイバーセキュリティに焦点を当てた業界横断的なコンソーシアムを育成することは、スケーラブルなデジタル病理学および自律型画像ソリューションに必要な信頼フレームワークを確立します。
これらの推奨事項を実行することにより、ステークホルダーは新興診断法の可能性を最大限に引き出し、脳腫瘍診断を受けた患者の転帰を改善することができます。
以下に、ご指定のTOCを日本語に翻訳し、詳細な階層構造で示します。
—
## 目次
序文
市場セグメンテーションと対象範囲
調査対象期間
通貨
言語
ステークホルダー
調査方法
エグゼクティブサマリー
市場概要
市場インサイト
個別化された脳腫瘍分子プロファイリングのための次世代シーケンシングの採用
診断精度向上を目的としたMRI解析における人工知能アルゴリズムの統合
膠芽腫の再発および進行の非侵襲的検出のためのリキッドバイオプシーアッセイの開発
神経タンパク質バイオマーカーの同時検出のためのマルチプレックスイムノアッセイパネルの出現
遠隔神経画像レビューおよび多分野にわたるコンサルテーションのための遠隔医療プラットフォームの拡大
早期脳腫瘍検出とモニタリングのための腫瘍代謝を標的とするPETトレーサーの進歩
臨床現場におけるポイントオブケア型神経膠腫診断デバイスの商業化を推進する規制承認
精密医療のための画像、ゲノミクス、プロテオミクスデータを組み合わせた統合診断プラットフォームの成長
コンパニオン脳腫瘍検査の共同開発に向けた製薬会社と診断企業間の連携強化
新興市場における脳腫瘍早期発見率向上のための費用対効果の高いスクリーニングソリューションへの需要増加
2025年の米国関税の累積的影響
2025年の人工知能の累積的影響
**脳腫瘍診断**市場、技術別
遺伝子検査
画像診断
CTスキャン
MRI
PET
分子診断
NG
………… (以下省略)
*** 本調査レポートに関するお問い合わせ ***

脳腫瘍の診断は、その多様な病態と複雑な脳機能への影響から、高度な専門知識と多角的なアプローチを要する医療行為である。早期かつ正確な診断は、患者の予後を大きく左右し、適切な治療方針を確立する上で不可欠となる。診断プロセスは、患者が示す症状の評価から始まり、画像診断、そして最終的な病理組織学的確定診断へと進むのが一般的である。
まず、患者が訴える症状は診断の第一歩となる。頭痛、吐き気、嘔吐といった非特異的な症状から、てんかん発作、手足の麻痺、感覚障害、視力・視野障害、言語障害、記憶障害、人格変化など、腫瘍の発生部位や大きさによって多岐にわたる神経学的症状が出現する。これらの症状に加え、医師による詳細な神経学的診察が行われる。これは、脳神経機能、運動機能、感覚機能、反射などを評価し、病変の局在を推定する重要なステップである。
次に、画像診断が診断の中心的な役割を果たす。最も重要なのは磁気共鳴画像法(MRI)であり、脳腫瘍の検出、局在、大きさ、周囲組織との関係、内部構造などを詳細に描出できる。T1、T2、FLAIR、拡散強調画像(DWI)など、多様なシーケンスで腫瘍の性状を詳しく評価する。ガドリニウム造影MRIは、血流や血管透過性を反映し、境界や活動性を明確にする上で不可欠である。MRスペクトロスコピー(MRS)は代謝産物分析で種類や悪性度推定に、灌流画像(PWI)は血管新生評価に役立つ。一方、コンピュータ断層撮影(CT)は、MRIに比べて骨病変の評価や急性期の出血、石灰化の検出に優れ、緊急時やMRIが禁忌の患者に対して迅速な情報を提供する。陽電子放出断層撮影(PET)は、腫瘍の代謝活性を画像化し、悪性度評価、治療効果判定、放射線壊死と腫瘍再発の鑑別に有用である。アミノ酸PETの有用性は注目される。
画像診断によって脳腫瘍が強く疑われる場合、最終的な診断を確定し、治療方針を決定するために生検(バイオプシー)が実施される。生検は、定位脳生検として、CTやMRI画像情報に基づき正確な座標を算出し、最小限の侵襲で腫瘍組織を採取する方法が一般的である。また、腫瘍の摘出術と同時に組織を採取する場合もある。採取された組織は、病理医によって詳細な病理組織学的検査に供される。これにより、腫瘍の組織型、悪性度(グレード)、細胞の形態学的特徴が明らかになる。近年、分子病理学的診断の重要性が高まり、IDH変異、1p/19q欠失、MGMTプロモーターメチル化、TERTプロモーター変異、H3K27M変異などの遺伝子異常や分子マーカー解析が行われる。これらの分子学的情報は、腫瘍の生物学的特性、予後、分子標的薬や化学療法への反応性を予測するために不可欠であり、個別化医療の基盤となる。
その他、脳血管造影は血管に富む腫瘍や血管奇形との鑑別、術前の塞栓術の検討に用いられることがある。てんかん発作時には脳波検査(EEG)が行われる。また、髄膜播種が疑われる場合には、腰椎穿刺による髄液検査で腫瘍細胞の有無を確認することもあるが、これは稀なケースである。これらの診断プロセスは、神経内科医、脳神経外科医、放射線科医、病理医、腫瘍内科医など、多職種の専門家が連携する集学的チームによって進められる。
このように、脳腫瘍の診断は、臨床症状の評価から始まり、高度な画像診断、そして分子レベルに至る病理組織学的解析に至るまで、多岐にわたる専門技術と知識を統合した複雑なプロセスである。これらの包括的な診断アプローチを通じて、患者一人ひとりに最適な治療戦略が立案され、予後の改善に繋がる。